Março Azul – A saúde do seu intestino importa!
Apoie e divulgue o Março Azul – uma iniciativa nacional dedicada a aumentar a conscientização sobre a prevenção, o diagnóstico precoce e o tratamento do câncer colorretal.
Participe conosco!
Entenda melhor o Câncer Colorretal
O que é:
Conhecido também como câncer de intestino, o câncer colorretal abrange neoplasias que ocorrem no cólon e no reto, que é a parte final do intestino grosso, bem como no ânus.
Riscos associados:
Comportamentos como fumar, comer alimentos ricos em gorduras saturadas e sedentarismo aumentam o risco de câncer colorretal. O mesmo ocorre com o excesso de álcool, ter mais de 45 anos e ter histórico familiar dessa doença. Antecedentes pessoais de outros cânceres, como ovário, útero ou mama, baixa ingestão de cálcio e obesidade também elevam essa probabilidade.
Sinais de alerta:
Perda de peso inesperada e alterações no hábito intestinal, como diarreia ou constipação, são motivos para buscar avaliação médica. Presença de sangue nas fezes, gases, cólicas frequentes, vômitos, náuseas e dor na região anal também requerem atenção. Além disso, a sensação de não esvaziar o intestino após a evacuação necessita de avaliação imediata.
Diagnóstico:
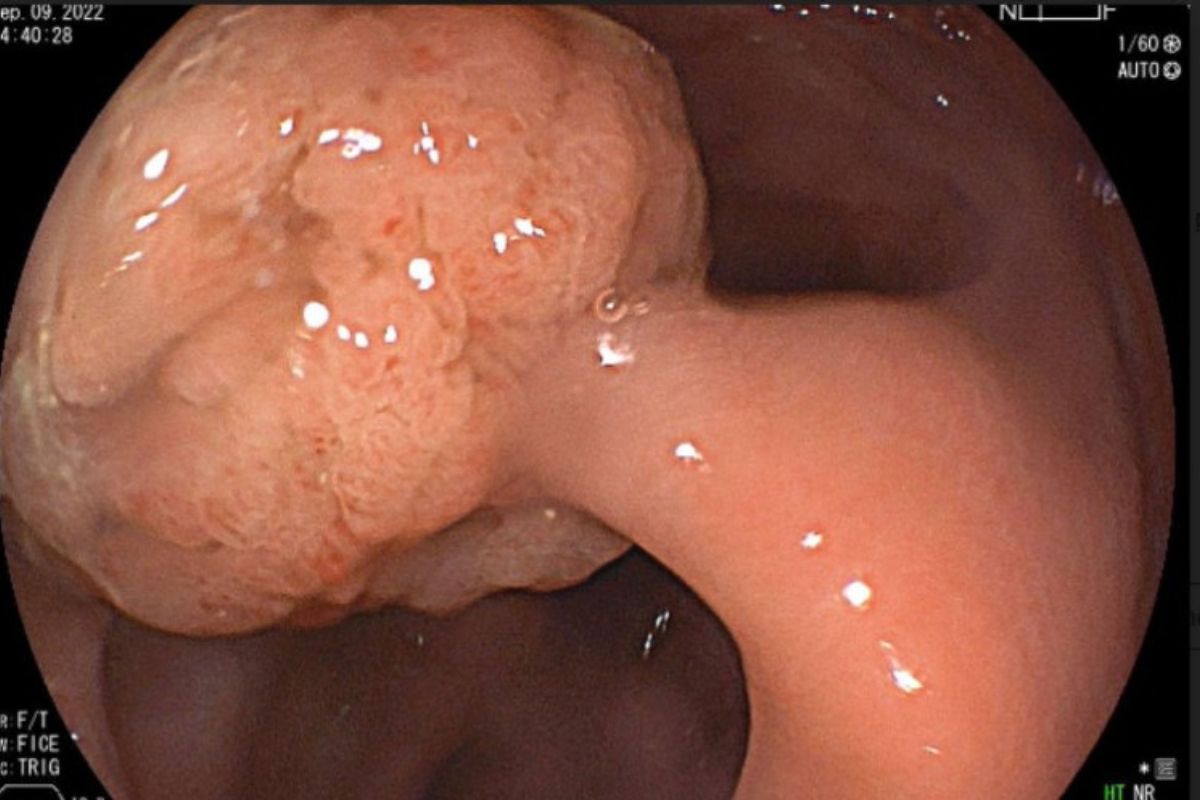
Existem exames específicos para o diagnóstico precoce do câncer de intestino, como o Teste FIT, que detecta sangue oculto nas fezes, e a Colonoscopia, que permite uma visualização detalhada do interior do intestino. Detectar a doença precocemente pode aumentar as chances de cura em até 90%.
Opções de tratamento:
Após o diagnóstico de câncer de intestino, especialistas em saúde indicarão o tratamento adequado. Este pode incluir cirurgia, quimioterapia, radioterapia e terapias biológicas, variando com a localização e estágio do tumor.
Possibilidade de cura:
O câncer de intestino pode ser curado se o tratamento for iniciado nas fases iniciais da doença. Mesmo após a cura, é essencial um acompanhamento cuidadoso, com consultas e exames regulares, para prevenir ou identificar precocemente qualquer recorrência da doença.