Atividades
Consultas
A Clínica oferece consultas na área de coloproctologia, incluindo a avaliação de distúrbios de defecação, hemorroidas e demais patologias anorretais como fissuras e fístulas, doença inflamatória intestinal (retocolite e doença de Crohn), síndrome do intestino irritável, diarreias agudas e crônicas, parasitoses intestinais, colites, doença diverticular, prisão de ventre (constipação) e incontinência anal.
Na área de oncologia, oferecemos também a prevenção do câncer intestinal, além do tratamento cirúrgico e acompanhamento de pacientes com câncer.
Todas as consultas iniciais são acompanhadas por exame proctológico, visando a detecção inicial de doenças anorretais. O consultório dispõe de aparelhagem endoscópica flexível, proporcionando um exame mais confortável para o paciente.
Sala de Exames
Atendimentos Domiciliares
Para os pacientes acamados ou que necessitem uma avaliação inicial domiciliar, dispomos de aparelhagem portátil, capaz de proporcionar um exame proctológico semelhante ao realizado no consultório.
Avaliação Nutricional
A Clínica oferece avaliação nutricional realizada por médica nutróloga que realiza análise de composição corporal além de orientação para prevenção e tratamento de doenças intestinais (diarréias, doença inflamatória intestinal, alergias, distúrbios metabólicos e endócrinos, constipação intestinal, entre outras) através da prescrição de diferentes dietas de acordo com cada caso. Oferecemos ainda, a prescrição de dietas antes, durante e após as operações intestinais realizadas, proporcionando um suporte nutricional adequado. A avaliação e prescrição são individualizadas.
A Clínica realiza avaliação nutricional com aparelho de bioimpedância de última geração que possibilita a avaliação precisa dos compartimentos corporais.
Prevenção do câncer colorretal (câncer do intestino)
ASSISTA AO VÍDEO
O câncer do intestino tem apresentado incidência crescente em cidades industrializadas, acometendo principalmente indivíduos obesos, sedentários e que utilizam uma alimentação rica em carne vermelha e gorduras, e pobre em fibras.Os alimentos industrializados, ricos em corantes, conservantes e outras substâncias tóxicas para o organismo, ao serem ingeridos, levam a liberação de radicais livres, que são moléculas tóxicas para o organismo. O excesso de carne vermelha e gorduras saturadas, também provocam a liberação destes radicais tóxicos, que passam a atuar na parede intestinal, gerando alteração na estrutura das células. Assim se inicia o processo de formação de pólipos e câncer do intestino.Desta forma, a alimentação saudável e balanceada é fundamental ! É importante que esta dieta contenha alimentos ricos em substâncias “ protetoras” do organismo, também conhecidas como anti-oxidantes. Entre este alimentos citamos as frutas, verduras, leguminosas, cereais , derivados do leite. Todos estes alimentos são fontes de vitaminas, cálcio, selênio, fibras e outras substâncias anti-oxidantes. Deve-se dar preferência à ingestão de peixe e azeite, ricos em omega 3.É importante falarmos hoje sobre este tipo de câncer, pois ele pode ser prevenido.Dos tumores do tubo digestivo, este é o câncer de mais fácil prevenção: quando encontramos um pólipo, ou crescimento anormal da mucosa intestinal, durante um exame conhecido como colonoscopia, a retirada imediata deste pólipo, significa a detecção de uma lesão precoce, evitando-se assim o câncer anos à frente.Da mesma forma, a prevenção do aparecimento de pólipos e do câncer propriamente dito, pode ser iniciada desde cedo aom a adoção de medidas primárias simples. Estas medidas primárias de prevenção baseiam-se em mudanças simples dos hábitos de vida: evitar o sedentarismo, evitar o tabagismo e o uso abusivo de álcool, cuidar da alimentação evitando assim também a obesidade.A obesidade está intimamente relacionada ao câncer do intestino e também a outros tipos de cãncer, pois além de uma alimentação “errada”, o indivíduo desenvolve uma síndrome metabólica que gera uma inflamação no organismo.Esta inflamação, propicia também a atuação dos radicais livres tóxicos e assim, estes indivíduos podem também desenvolver pólipos e câncer do intestino.A maioria dos casos de câncer do intestino são detectados através de exames, e os sintomas são tardios. Por isso o rastreamento preventivo à partir dos 50 anos é indicado para todas as pessoas, através de exames. Quando os sintomas estão presentes, os mais comuns são o sangramento retal, a mudança do ritmo intestinal, a mudança do tipo de fezes, a presença de dor abdominal, a anemia e o emagrecimento.O tratamento do cancer intestinal já estabelecido é cirúrgico, com a remoção do segmento acometido. A colostomia (bolsa externa) com a amputação do reto é realizada para os casos de câncer na porção inicial do intestino (reto), que não responderam a radio e a quimioterapia.
Cirurgias
A Clínica oferece tratamento cirúrgico tanto para casos anorretais benignos quanto para os tumores do ânus, reto e cólon. Para os casos de doenças intestinais com indicação cirúrgica, oferecemos o acesso laparoscópico ou convencional. Para o tratamento das hemorroidas, possuímos treinamento e desenvolvemos expertise nas diferentes técnicas mais recentes, e que proporcionam uma recuperação menos dolorosa para o paciente, entre elas, as técnicas de THD, PPH e hemorroidectomia com bisturi ultrassônico e com uso do laser.
As cirurgias mais simples podem ser realizadas em regime de “day-clinic”, sempre em ambiente hospitalar proporcionando segurança e conforto para o paciente. As cirurgias de grande porte são realizadas com preparo pré-operatório e medidas de controle de dor pela equipe de anestesistas, minimizando desta forma, a dor no pós-operatório.
A escolha do Hospital baseia-se no tipo de seguro hospitalar e escolha de locais com todos os requisitos técnicos e de segurança para o melhor atendimento ao paciente
Anestesia
Anestesia
RECOMENDAÇÕES SOBRE ANESTESIA
Um dos maiores temores, senão o maior, de quem vai ser submetido a uma cirurgia ou exame sob anestesia, é referente à administração da anestesia. O medo do desconhecido, da inconsciência, o medo de sentir dor ou sofrer, o medo de ter um “choque anestésico” e muitos outros, assombram a imaginação dos pacientes. O que devemos saber é que estes insucessos são muito infreqüentes e a maioria dos problemas, quando ocorrem, são de baixa gravidade. Milhares de anestesias são feitas no mundo todo diariamente e a imensa maioria tem sucesso absoluto; algumas poucas ocasionam complicações de baixa gravidade, raríssimas causam complicações graves e muito mais (mas muito mais mesmo) raramente ocorre algum acidente que pode ser fatal.
Existem alguns princípios que norteiam nossa conduta em direção ao sucesso de todos os casos, e eu vou brevemente enumerar alguns;
- A boa avaliação pré-operatória feita por um cirurgião qualificado e de sua confiança;
- Um bom exame clínico pré-operatório, que vai nortear toda a conduta do cirurgião e sua equipe;
- O trabalho em equipe, com pessoas que conhecem o trabalho umas das outras, e, mais importante, qualificadas ao tipo de trabalho proposto;
- Um bom hospital (não em termos de hotelaria, mas de atendimento ao paciente e aos médicos) e, finalmente;
- Uma boa assistência pós-operatória, até a plena recuperação do paciente.
Especificamente sobre anestesia, é importante que você retire alguns mitos de sua imaginação. Para isso recomendo que você acesse o site da Sociedade Brasileira de Anestesiologia (www.sba.com.br), e entre no ícone “Informações para não associados”. Neste local existem diversos textos informativos sobre a anestesia, os quais você poderá ler; as dúvidas que surgirem poderão ser sanadas com o anestesiologista que irá entrevistá-la no pré-operatório, seja no dia da cirurgia, ou antes, se possível. Alguns casos serão atendidos por entrevista telefônica antes da cirurgia.
Em anexo você está recebendo um formulário de avaliação pré-anestésica, o qual deverá ser preenchido antes do dia da cirurgia. Não se esqueça de levá-lo, juntamente com todos seus exames pré-operatórios, mesmo que seu médico assistente já os tenha visto.
A equipe de médicos anestesistas é formada por médicos qualificados e certificados pelos órgãos competentes.
Ficha de avaliação pré-anestésica e consentimento
Algumas perguntas sobre anestesia
O que é Anestesiologia?
É a especialidade médica que estuda e proporciona a ausência de dor e outras sensações ao paciente que necessita realizar procedimentos médicos como cirurgias e exames diagnósticos.
Quem aplica a anestesia?
A anestesia é ato privativo do anestesiologista, inclusive em cirurgias odontológicas. A anestesiologia é uma especialidade da medicina, ao qual o médico está apto a exercer após um curso de seis anos de medicina e mais três de especialização, durante o qual é avaliado continuamente, após o que estará apto a receber do Conselho Federal de Medicina o título de especialista.
O que faz o anestesiologista?
O anestesiologista ministra drogas com a função de abolir a dor e outras sensações do corpo, além de cuidar de seu estado físico geral, para que, ao final da cirurgia/procedimento diagnóstico, o paciente se encontre em condições adequadas para continuidade do tratamento.
Quais os tipos de anestesias?
A anestesia varia desde a sedação/analgesia, que objetiva tranquilidade e conforto até a anestesia geral, que objetiva a ausência de sensações. Pode ser também regional, quando a anestesia se limita a uma parte do corpo. Na anestesia regional, o paciente pode dormir ou não.
(Modificado pelo autor)
Quanto tempo dura a anestesia?
A anestesia dura, em regra, o tempo necessário para a realização da cirurgia/procedimento diagnóstico. No caso da anestesia geral, o paciente acorda ao final da cirurgia, exceto em casos especiais. No caso da anestesia regional, na maior parte das vezes é desejável um efeito residual que persiste por mais tempo, proporcionando ao paciente um período maior sem dor, com conforto.
Como conhecer o seu médico anestesista?
Normalmente é na avaliação pré-anestésica que o paciente vai informar ao anestesiologista sobre sua história clínica e cirúrgica; neste momento será possível determinar qual a melhor anestesia para o paciente, respeitando seus medos e anseios. Esta consulta pode ser feita no consultório do anestesiologista ou no próprio hospital, antes da cirurgia.
Existe algum “teste” para saber se o paciente é alérgico é anestesia?
Não existe nenhum teste para saber se o paciente é “alérgico à anestesia”. O importante é uma história colhida com o paciente, dirigido às necessidades do anestesiologista. Na avaliação pré-anestésica o anestesiologista o examinará e prestará informações e orientações sobre a anestesia.
Porque é necessário o jejum?
Os alimentos sólidos ou líquidos, presentes no estômago no momento da anestesia podem retornar a boca e entrar nas vias respiratórias e provocar complicações pulmonares graves. Portanto, não coma e não beba qualquer coisa (inclusive água) no período de jejum recomendado pelo seu médico – cirurgião ou anestesiologista. Se a cirurgia for de urgência e você tiver acabado de se alimentar, o médico anestesiologista tomará medidas especiais para reduzir a possibilidade de aspiração de conteúdo gástrico regurgitado.
Como posso colaborar para uma anestesia segura?
Você é o primeiro responsável pelo sucesso de sua cirurgia; sua colaboração é fundamental.
1)Não coma nem beba qualquer coisa no período recomendado (INCLUSIVE ÁGUA);
2)Informe todas as cirurgias que você já fez e todas as doenças que você já teve;
3)Informe todas as substâncias e alimentos que podem ter causado alguma manifestação alérgica em você;
4)Informe os medicamentos que você usa, de maneira regular ou não, inclusive os “naturais”, “fitoterápicos” e homeopáticos;
5)Obtenha informações com seus familiares próximos sobre problemas ocorridos durantes cirurgias e anestesias nestes familiares;
6)Informe se você usa substâncias ilícitas (a informação está protegida pelo sigilo profissional);
7)Informe sobre seus hábitos sociais (fumo e álcool) e de atividade física;
8)Remova todos os adornos que você estiver utilizando, assim como cosméticos (esmaltes, batons e outros) e peças dentárias móveis;
9)Se você for fumante, pare de fumar o maior tempo possível antes da cirurgia; se não for possível, pelo menos não fume no dia da cirurgia (isto é muito importante);
10)Não mastigue gomas de mascar no dia da cirurgia;
11)Informe qualquer ocorrência não habitual na semana da cirurgia, como tosse, diarréia, febre, atraso menstrual, sintomas gripais e outros;
12)Converse com seu médico.
Como devo fazer com os remédios que faço uso diariamente?
As fórmulas para emagrecer devem ser suspensas pelo menos 10 dias antes da cirurgia; medicações tipo aspirina (AAS) também devem ser suspensas, porém deve-se buscar orientação com seu médico antes de mudar o regime de uso. De modo geral é melhor não fazer nada sem orientação do seu médico.
O que é sala de recuperação?
É uma sala onde o paciente se recupera da anestesia até que tenha condições adequadas de segurança para ser encaminhado ao quarto. Muitos pacientes são encaminhados diretamente para o CTI.
O que você vai sentir depois da anestesia?
Depende muito da operação, do tipo de anestesia e de suas condições físicas. Graças às modernas técnicas de anestesia, apenas um número muito pequeno de pacientes chega a sentir-se mal. O que deve ser ressaltado é que você provavelmente não sentirá nada, nem se lembrará de nada.
Quanto custa uma anestesia?
Depende de vários fatores, mas o preço da anestesia está relacionado ao tipo de cirurgia, o tempo de trabalho e a complexidade do procedimento.
Normalmente os anestesiologistas não são conveniados dos planos de saúde; a cobrança é feita diretamente ao paciente, que recebe um recibo que lhe garantirá reembolso de parte ou da totalidade do valor cobrado junto ao seu plano de saúde. Em geral o pagamento é feito após a cirurgia.
Tratamento da Disfunção do Assoalho Pélvico
Biofeedback
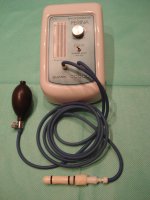
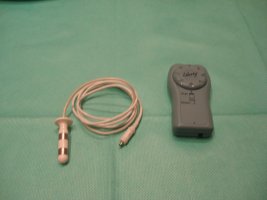
O biofeedback é uma técnica comportamental utilizada para o tratamento de diversas condições. Em coloproctologia, pode ser utilizado para o tratamento da incontinência anal e da constipação intestinal onde há um distúrbio conhecido como anismo. Neste caso, o indivíduo contrai a musculatura ao invés de relaxá-la durante a evacuação. O biofeedback é uma maneira de “ensinar” ao paciente o correto movimento da musculatura no momento da evacuação.
Biofeedback manométrico
Biofeedback portátil
Eletroestimulação
Eletroestimulação
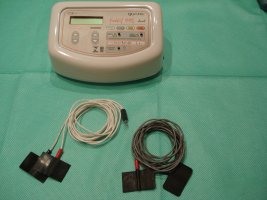
A eletro-estimulação é a aplicação de corrente elétrica para estimular os órgãos pélvicos ou sua inervação. O objetivo pode ser induzir uma resposta terapêutica diretamente ou modular uma disfunção do trato urinário inferior, intestinal ou sexual.
Utilizada para o tratamento da incontinência urinária, incontinência anal e dores crônicas da região anorretal. Consiste na aplicação de eletrodos ou pequenas placas de borracha na superfície da pele (eletrodos de superfície) ou dispositivos com formato de cone que são introduzidos na vagina ou no reto, para a estimulação dos ramos do nervo pudendo.
É um tratamento sem contra-indicações e não é doloroso. O paciente realiza sessões semanais que variam de 20 a 40 minutos.
Pode ser realizada na região sacral, anal ou vaginal.
Teste a Intolerância a Lactose
Testes respiratórios para intolerâncias já disponível em nossa clínica !
Clique aqui e saiba mais !
Tratamento de Hemorróidas
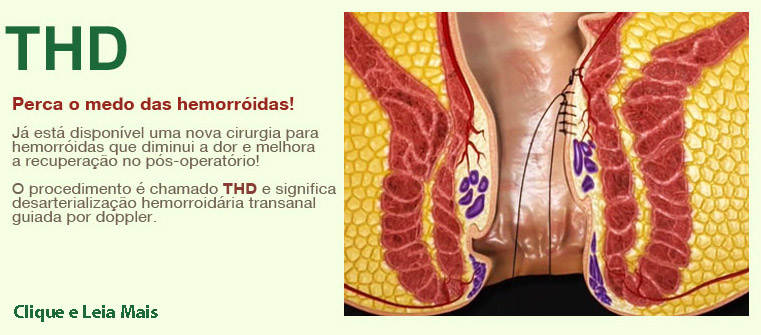
1) Hemorroidectomia com THD – Transanal Hemorroidal Desarterialização ou Desmaterialização hemorroidaria transanal, que consiste na identificação do pediculo vascular do vaso hemorroidario guiado por um doppler e em seguida, realizamos a sua ligadura e uma pexia, ou ligaduras em todo o vaso. Como não ressecamos ou cortamos os vasos, a dor no pós-operatório é menor, e os resultados são bastante satisfatórios.
Tratamento da Fissura Anal
A fissura anal é uma ferida ou rasgo na saída do ânus, patologia dolorosa que geralmente associa-se a períodos de constipação e fezes ressecadas.Por ser uma ferida aguda, pode também vir acompanhada de sangramento no papel ou no momento da evacuação.
As fissuras agudas geralmente são resolvidas pelo próprio organismo ou com medicações tópicas. Entretanto, quando o hábito intestinal não é corrigido e o indivíduo mantem fezes ressecadas e constipação, a fissura pode se tornar crônica e nestes casos, pode necessitar algum outro tratamento mais invasivo. Assim, dispomos de substâncias miorrelaxantes e também a injeção da toxina botulínica, ou BOTOX. Estes tratamentos resolvem mais de 80% dos casos. Como última opção, procedemos ao tratamento cirúrgico. Neste caso, devemos realizar também uma manometria anorretal, para avaliar o estado funcional do esfincter anal.
Tratamento da Fistula Anal
Os abscessos anais são cavidades preenchidas com secreção purulenta ou pus na região do ânus ou no reto, como resultado da inflamação e obstrução dos ductos das glândulas existentes no canal anal. Caso o organismo não resolva o processo ou não tenha ocorrido o tratamento completo, o abscesso em geral se transforma em uma fistula.As fistulas assim, são quase sempre o resultado de uma infecção aguda das glândulas existentes na parte interna do ânus, que não foi tratada adequadamente. Na verdade são túneis, ou o trajeto entre uma glândula anal obstruída e a região mais externa do ânus. Algumas condições como inflamações ou colites podem facilitar essas infecções, assim como a presença de corpo estranho.Ambas as condições causam dor anal, edema perianal, irritação da pele, prurido, eliminação de secreção purulenta e nos casos mais graves, febre alta com calafrios, perda de apetite, diarreia, emagrecimento, fraqueza, etc.
Os abscessos são tratados através da drenagem cirúrgica do pus proveniente da cavidade. Isso requer a confecção de um orifício na pele para facilitar a drenagem. Nos abscessos pequenos, a drenagem pode ser realizada no consultório, sob anestesia local. Entretanto, para as cavidades mais profundas com trajetos mais caprichosos, necessitamos realizar o procedimento em ambiente hospitalar sob anestesia.No caso das fistulas, o procedimento consiste em abrirmos um “túnel” através do trajeto fistuloso, raspando-se o tecido inflamatório. Quando a fistula apresenta um trajeto muito longo e passa no meio dos músculos que constituem o esfíncter anal, é necessária a cirurgia em dois tempos, deixando-se um dreno chamado Seton.
As fistulas complexas são então tratadas em dois tempos e podemos utilizar também equipamentos como o laser, para minimizar o dano a musculatura.
Da mesma forma, existem técnicas cirúrgicas como o LIFT, para a ligadura interna do trajeto fistuloso e a realização de uma espécie de plástica muscular. Nestes casos mais complexos, realizamos exames locais de manometria e ultrassonografia antes da cirurgia, para a avaliação adequada da musculatura anal.
Tratamento da Doença Diverticular
A doença diverticular, ou diverticulose, grosseiramente falando, trata-se da formação de pequenas herniações ou sacos na parede do intestino, os chamados divertículos. Sua formação relaciona-se ao aumento da pressão exercida sobre a parede do intestino durante seu funcionamento diário e a alimentação pobre em fibras e a predisposição genética. Assim, o aparecimento dos divertículos está relacionado a constipação, uma vez que a força empregada para empurrar um material residual em pouca quantidade ,endurecido e seco é maior. Em geral acomete indivíduos com mais de 60 anos. Entretanto, vem sendo diagnosticada mais precocemente em indivíduos jovens e obesos.
A simples presença dos divertículos no cólon geralmente não causa sintomas. Entretanto, os divertículos podem se inflamar ou infectar provocando dor abdominal, distensão, febre, inapetência, diarreia ou sangramento retal. Neste caso denominamos o quadro de Diverticulite, o que requer intervenção médica imediata. A diverticulite pode ser leve e o paciente neste caso é tratado com antibióticos orais, sem necessidade de hospitalização. Infelizmente, entre 10-20% dos casos, a diverticulite pode ser mais grave e necessitar cuidados hospitalares, principalmente quando há perfuração intestinal e formação de abscesso pélvico.
A indicação cirúrgica é baseada na avaliação da gravidade do caso, na recorrência das crises, na presença de peritonite, fistulas e abscessos pélvicos e nos casos de hemorragia digestiva baixa.
Felizmente, o tratamento atual da doença diverticular com novas medicações, tem permitido um curso mais benigno desta afecção. Por outro lado, nos casos com indicação cirúrgica, pode-se realizar o procedimento por videolaparoscopia, proporcionando uma recuperação mais rápida dos pacientes.
Tratamento do Câncer Colorretal
O câncer colorretal ou câncer do intestino, é o terceiro tumor mais frequente em homens e o segundo em mulheres no Brasil.
Tem apresentado incidência crescente, e relaciona-se a alguns fatores de risco já bem conhecidos e descritos anteriormente em outra seção deste site.
O tratamento do câncer colorretal é primariamente cirúrgico, removendo-se a área do intestino acometida e os gânglios ou linfonodos que encontram-se distribuídos na gordura que envolve a vascularização do intestino.
Em alguns casos de câncer do reto, realiza-se a radio e quimioterapia antes da cirurgia.
As opções cirúrgicas são decididas levando-se em conta a localização do tumor e o seu estadiamento. A cirurgia pode ser realizada por via convencional, por videolaparoscopia, robótica e também pela via transanal.
Os tumores mais precoces apresentam chance de cura de até 90% após um acompanhamento de 5 anos. A sobrevida diminui nos casos em que metástases a distancia (fígado, pulmão) estão presentes no momento do diagnóstico.
Neuromodulação Sacral
A neuromodulação sacral é uma terapia minimamente invasiva que consiste na estimulação dos nervos sacrais, que saem da medula e passam através do osso sacro, descendo para inervar toda a pelve, musculatura do assoalho pélvico, incluindo o esfincter anal.